Фибрилляция предсердий (мерцательная аритмия по устаревшей классификации) – самая частая аритмия на Земле. Распространенность в популяции 1,5-2%, к 2050 году ожидается «эпидемия» фибрилляции предсердий. Она характеризуется хаотичной электрической активностью предсердий, с частотой сокращения более 340 в минуту, при этом желудочки сердца также сокращаются с большой частотой и неритмично. Пульс при этом, как правило, частый, неритмичный. Но основная опасность не на виду, фибрилляция предсердий увеличивает риск развития инсульта (инфаркта головного мозга) в 5-7 раз, она в 25-30% случаев является причиной инсультов.
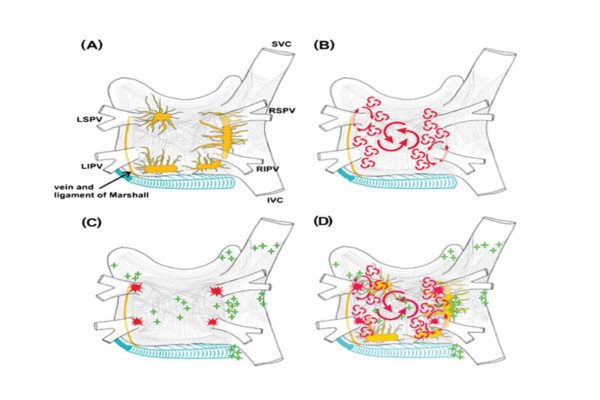
Причины и механизмы развития и поддержания фибрилляции предсердий многочисленны и остаются обсуждаемыми до сегодняшнего дня. Точно установлено, что пусковые механизмы располагаются в левом предсердии, устьях легочных вен, хотя вероятно возможны и иные варианты. Рис. 1
Катетерное лечение фибрилляции предсердий началось в 1998 году, после публикации французских исследователей из группы Michel Haissaguerre о первом успешном опыте лечения пациента с триггером из структур легочной вены.
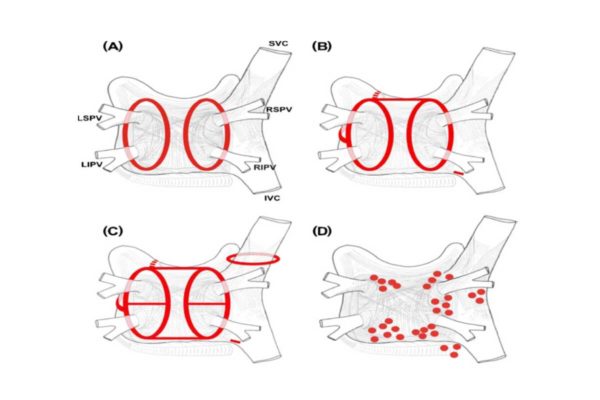
По мере накопления опыта были предложены различные варианты электрической изоляции пусковых триггеров от миокарда левого предсердия, дополнительные воздействия на возможные механизмы поддержания фибрилляции предсердий (рис. 2)
Пациенту под комбинированной анестезией через просвет крупных вен (как правило бедренные вены, место пункции – паховая область, в ряде случаев устанавливаются электроды из «верхнего» доступа, используются подключичные или шейные вены). Процедура пункции выполняется под местной анестезией и мало отличается от взятия крови или установки «капельницы» в локтевой области. Специальные устройства (интродьюсеры) вводятся в полость правого предсердия. Доступ в левое предсердие осуществляется путем пункции межпредсердной перегородки. В нашем центре мы используем внутрисердечную эхокардиографию для контроля проведения этой манипуляции.
В соответствии с последними рекомендациями (Европейское общество кардиологов 2016, Всероссийского научного общества аритмологов 2017) операцией выбора является антральная изоляция устьев легочных вен (Рис. 2 , Вариант А). Мы придерживаемся этой тактики с 2014 года.
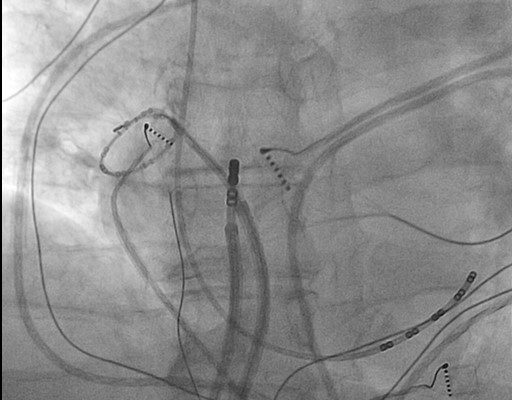
Линейные радиочастотные воздействия формируются путем нанесения последовательных точечных воздействий (Рис. 3). Для ориентации в пространстве используются трехмерные навигационные системы (Рис. 4).
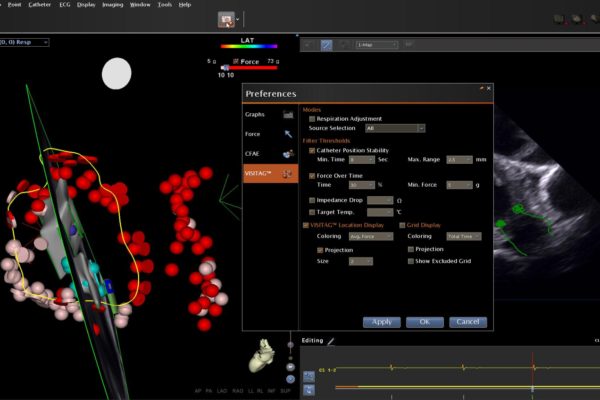
Для повышения эффективности и контролируемости воздействий последние годы используются лечебные электроды с системой Smart Touch, позволяющие определять силу контакта, стабильность положения электрода Рис. 5.
Система Smart Touch позволяет непрерывно контролировать силу воздействия, стабильность положения электрода во время нанесения воздействия. Автоматически оценивает эффективность выполненного воздействия.
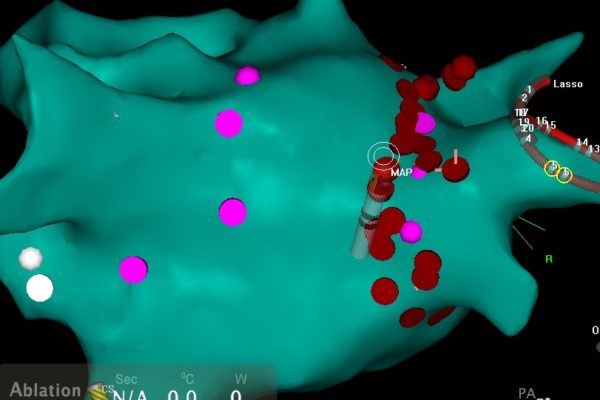
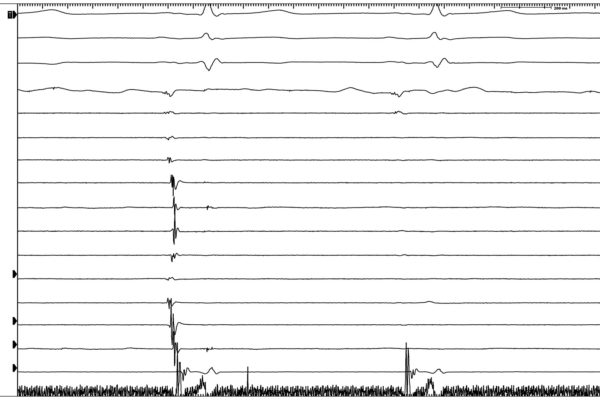
Основной целью процедуры является электрическая изоляция устьев легочных вен т.е. электрическое разобщение легочных вен от электрически активных тканей левого предсердия, а в конечном счете всего сердца. Момент электрической изоляции подтверждается с помощью циркулярного катетера, который собирает информацию во время проведения радиочастотного воздействия. (Рис. 6 и 7).
В ходе процедуры выполняется последовательная электрическая изоляция коллекторов всех легочных вен. Нанесение даже относительно большого количества воздействий в этой области не приводит к нарушению насосной функции левого предсердия. Далее следует период наблюдения (обсервации) длительностью 20 минут. В случае восстановления проведения импульсов – наносятся дополнительные воздействия, далее следует повторный период наблюдения.
По окончании процедуры удаляются все электроды и интродьюсеры. Пациент переводится в палату, на ближайшие часы рекомендуется постельный режим. Длительность госпитализации составляет 3-4 дня.